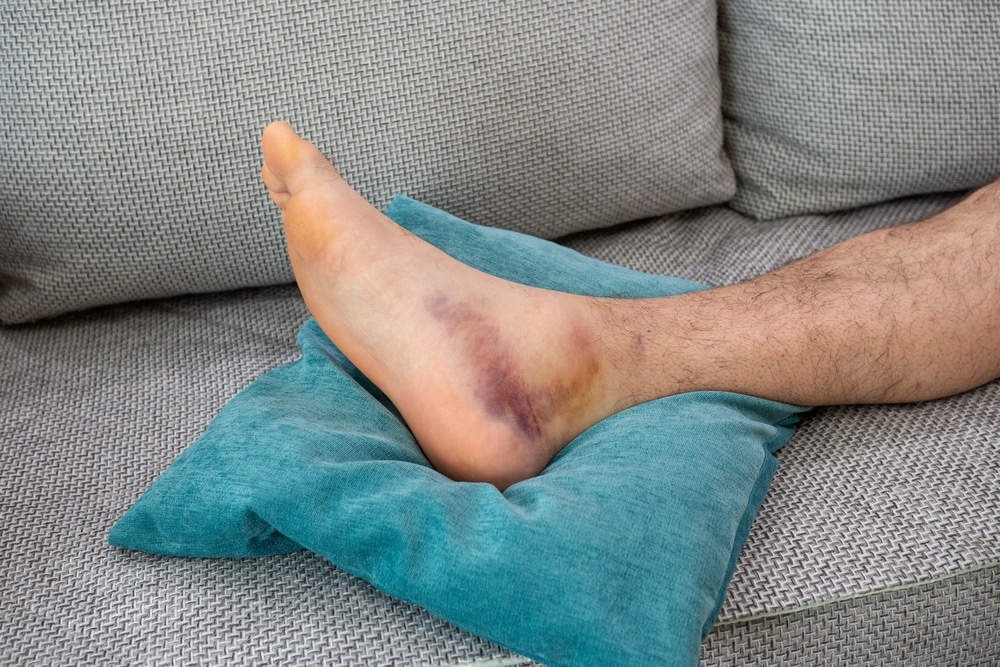
La cheville instable et douleureuse

L’entorse de cheville est fréquente (environ 6000 par jour en France) , touchant dans 20% des cas les sportifs surtout au basket et au football. Malgré l’apparente bénignité de cette lésion , il ne faut pas oublier qu’elle entraîne dans 20 % des cas soit une instabilité, soit une douleur chronique.
Les mécanismes de la cheville
Le mécanisme habituel est le varus forcé entraînant une lésion d’un ou de plusieurs des faisceaux du ligament latéral externe de la cheville : péronéo-astragalien antérieur, péronéo-calcanéen , péronéo-astragalien postérieur .
Parfois , d’autres lésions pourront être associées :
Au niveau osseux
- fracture de la pointe de la malléole externe ,
- fracture du bec antérieur du calcanéum ( rostrum),
- fracture de la styloide du 5ème métatarsien ,
- lésion ostéochondrale du dôme talien.
Au niveau tendino-ligamentaire
entorse sous-talienne , entorse médio-tarsienne , lésion des tendons fibulaires ( fissuration , luxation).
Dans d’autres cas , un mécanisme en éversion rotation externe occasionne une lésion du ligament latéral interne souvent associée à une fracture de la malléole externe.
Enfin, un mécanisme en rotation externe pure peut entraîner une lésion de la syndesmose tibio-péronière inférieure.
Le diagnostic
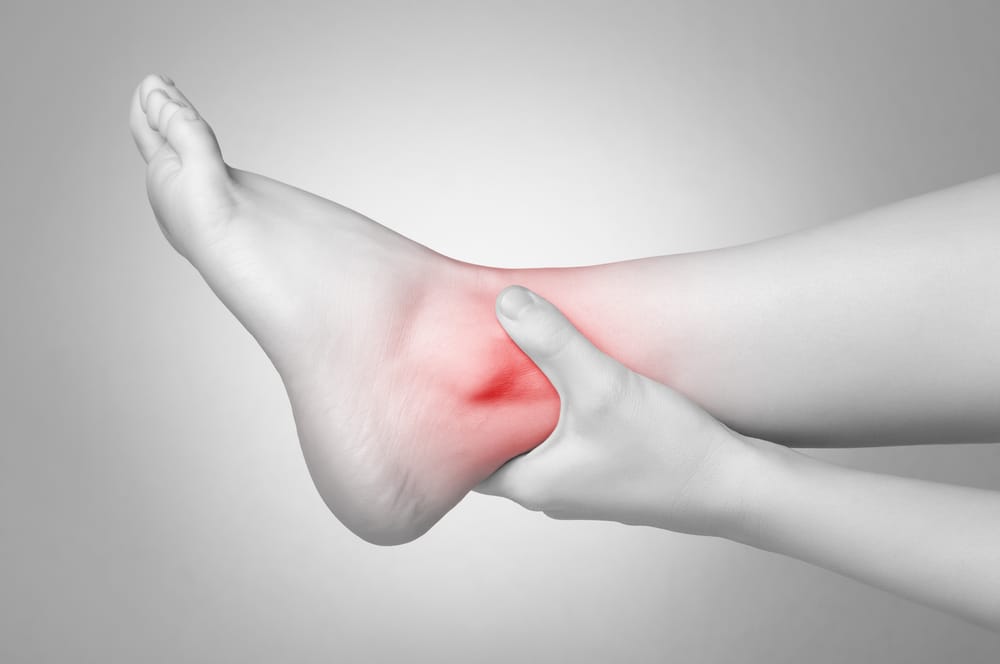
Face à une douleur traumatique de la cheville , l’entorse est le plus souvent évoquée .
Cependant, il ne faut pas oublier les lésions associées et les signes de gravité qui nécessitent une prise en charge plus rigoureuse :
- Craquement ou sensation de déboitement ,
- l’œuf de pigeon pré-malléolaire externe signifiant une rupture du faisceau antérieur du ligament latéral externe, éventuellement la laxité en varus ( lésion du faisceau péronéo-calcanéen)
- et le tiroir antérieur ( lésion du faisceau antérieur) difficiles à évaluer en urgence du fait de la douleur et des contractures musculaires réflexes.
Cet examen clinique permet de définir les entorses selon la classification de Castaing en entorse bénigne ( simple élongation ) , moyenne ( rupture partielle) et sévère ( rupture complète d’un ou plusieurs faisceaux , l’atteinte se faisant toujours de l’avant vers l’arrière) .
Trivino définit en 1994 une nouvelle classification qui intègre les lésions des péroniers latéraux et les lésions ostéochondrales du dôme talien qui grèvent le pronostic. Le bilan radiographique comprend un cliché de face en rotation interne de 20° , un cliché de profil et un déroulé du pied qui montre les lésions osseuses associées du médio-pied.
Les critères d’Ottawa définissent les conditions pour lesquelles le bilan radiographique est nécessaire : si le patient à plus de 50 ans ou ne peut faire plus de 4 pas ou présente une douleur sur la pointe ou sur 6 cms au niveau de la partie postérieure de la malléole externe, au niveau du scaphoide ou de la base du 5ème métatarsien.
Il n’y a pas lieu de faire d’autres examens en urgence mais nous préconisons un nouvel examen clinique
entre 3 et 8 jours après l’accident pour rechercher les points douloureux passés inaperçus du fait de l’œdème post-traumatique.
Le traitement d’une cheville instable
Toute entorse sera traitée en urgence selon le protocole RICE : repos , glace , compression , élévation.
Si pour les entorses bénignes et moyennes , le consensus semble préférer le strapping , il faut savoir que celui-ci nécessite une technique rodée et qu’il est parfois préférable de prescrire une orthèse stabilisatrice plus facile à mettre.
Le traitement orthopédique par botte plâtrée ou orthomarche rigide permet non seulement un bon maintien de la cheville mais aussi traite une entorse du médio-pied ou une fracture associée à condition qu’elle ne soit pas déplacée.
Les inconvénients sont la nécessité d’un traitement anticoagulant jusqu’à déambulation complète et les troubles trophiques secondaires, notamment les algodystrophies. La durée du traitement doit être suffisante entre 3 et 6 semaines avec autorisation de l’appui à la 2ème semaine si celui-ci n’est pas douloureux car il faut toujours se méfier d’une lésion ostéochondrale du dôme talien associée.
Le traitement fonctionnel comporte deux types de maintien :
- soit le bandage élastique ,
- soit les orthèse stabilisatrices.
La mise en place des bandages élastiques ( strapping ou taping selon l’élasticité des bandes) nécessite une technique adéquate et donc une formation pour éviter un effet garrot avec l’œdème et les points de compression douloureux . Cette technique nécessite de changer le bandage tous les 5 jours au moins . Il faut bien protéger la peau contre les réactions allergiques à la colle. Les indications restent les entorses de cheville et du médio-pied non sévères.
Les orthèses stabilisatrices sont aujourd’hui largement utilisées du fait de la facilité d’utilisation . Elles comportent de nombreux avantages :
- compatible avec la glace ,
- chaussage possible ( avec une chaussure large type tennis) ,
- pas d’anticoagulant sauf si l’appui est impossible ( lésion ostéochondrale associée) ,
- drainage de l’œdème par la chambre à air de certains modèles ,
- reprise plus rapide du travail et du sport .
Cependant ce traitement doit être suffisamment prolongé , 3 semaines jour et nuit puis entre 1 et 3 semaines lors de la marche en fonction de la douleur et de la stabilité. Il permet de débuter la rééducation avant la fin du traitement.
Le risque est le non suivi de ce traitement du fait de son caractère amovible et on préfèrera de ce fait le plâtre chez l’enfant . Les indications sont les entorses pures de cheville ou avec arrachement osseux de la pointe de la malléole externe.
La chirurgie comporte la suture des ligaments rompus parfois associée à un renforcement par une plastie périostée ou au rétinaculum des extenseurs . On profitera pour réaliser une exploration de la cavité articulaire de la cheville( à la recherche de lésions ostéochondrales) et de la gaine des péroniers .
Les résultats sont meilleurs avec une orthèse stabilisatrice pendant 6semaines après l’intervention qu’avec un plâtre. L’appui est autorisé à 1 ou 2 semaines sauf s’il existe une lésion ostéochondrale .
La chirurgie s’adresse aux entorses graves avec une lésion osseuse associée surtout si elle est déplacée ou s’il s’agit d’une lésion ostéochondrale de même que dans les laxités chroniques chez les sportifs de haut niveaux. Les inconvénients sont le surcoût , les complications ( dysesthésies , névromes , nécrose cutanée, infection , complications thrombo-emboliques ) et une récupération en général plus longue.
Cas particuliers
Entorse du ligament latéral interne
Le plus souvent associée à une fracture de la malléole externe , le bilan radiologique recherchera une fracture ostéochondrale ou un diastasis tibio-talien interne significatif d’incarcération du ligament latéral interne . Le traitement sera orthopédique pendant 6 semaines suivi de rééducation proprioceptive sauf s’il existe une lésion osseuse déplacée ou une incarcération du ligament interne qui nécessitent un traitement chirurgical.
La récupération est en général plus longue. L’instabilité chronique du ligament latéral interne peut conduire à un pied plat valgus. Le traitement est alors chirurgical avec suture du ligament parfois par des ancrage osseux et dans certains cas, une ostéotomie de translation médiale du calcanéum.
Entorse de la syndesmose tibio-péronière
La douleur est ici antérieure avec un squeeze test positif ( douleur à la compression latérale sur le tibia et le péroné ). Le traitement est orthopédique ( plâtre en équin) sauf s’il existe un diastasis tibio-péronier radiologique qui nécessite un vissage temporaire de 6 semaines ou une suture du ligament tibio-péronier inférieur.
La rééducation proprioceptive
Il s’agit d’une reprogrammation neuromusculaire ( plateaux instables , exercices en décharge puis en charge de type contractions musculaires volontaires , analytiques en chaîne ouverte, trempoline , équilibration , sauts , réceptions) . Cette rééducation est renouvelable périodiquement s’il existe une instabilité.
Evolution et pronostic
Toute entorse non guérie à 2 mois doit faire l’objet d’un bilan clinique à la recherche d’une instabilité ou d’une douleur chronique. Un bilan complémentaire pourra être prescrit en fonction de l’analyse clinique : clichés en stress ( varus et tiroir antérieur) dans les laxités , l’arthroscanner à la recherche d’une lésion du dôme talien ou du sinus du tarse , l’échographie ou l’IRM à la recherche de lésions des tendons péroniers et des ligaments .
L’instabilité chronique
L’instabilité chronique ou la tendance à faire des entorses à répétition est multifactorielle et il faut distinguer la laxité vraie par absence de cicatrisation du ligament latéral de conditions qui favorisent l’instabilité : le déficit proprioceptif, la faiblesse des péroniers latéraux , les troubles statiques de l’arrière-pied en premier lieu le varus, le défaut de flexion dorsale de cheville et les avant-pieds pronatus ou instables par un point d’hyper-appui ( instabilité dynamique).
La laxité du ligament latéral externe se traduit par des entorses à répétition et une appréhension en terrain instable. Il existe parfois des douleurs associées par contusion du cartilage tibio-talien interne ou étirement du nerf saphène externe ( décharge électrique du bord externe du pied ). Les clichés radiographiques en stress manuel ou par appareillage ( Telos) montrent une laxité en varus par lésion du faisceaux moyen si le varus est supérieur à 10° ou un tiroir antérieur par lésion du faisceau antérieur si le tiroir est supérieur à 8mm.
Le traitement de ces instabilités chroniques sera d’abord médical :suppression des chaussures à talon haut, semelles orthopédiques à coin pronateur postéro-externe, chevillière ou strapping pour les activités sportives , rééducation proprioceptive , infiltration du sinus du tarse s’il existe une douleur à ce niveau.
Si le traitement médical ne suffit pas , le traitement chirurgical par ligamentoplastie reste une bonne solution avec 80 à 95 % de bons résultats.
Les techniques de réparation directe sont insuffisantes et devront être renforcées soit par un lambeau au ré tinaculum inférieur des extenseurs ,soit le plus souvent par un lambeau périosté pédiculé en 1 ou 2 faisceaux selon la technique de Duquennoy. Si ces techniques ont l’avantage de respecter les tendons , elles peuvent s’avérer insuffisantes si les tissus sont particulièrement laxes et n’est donc pas conseillée en cas d’échec d’une ligamentoplastie précédente.
Les plasties tendineuses sont très nombreuses et utilisent le plus souvent le court péronier latéral . L’ avantage est la bonne stabilité obtenue . Le plus souvent , il n’y a pas de perte significative de l’éversion du fait d’une hypertrophie secondaire de la moitié restante du court péronier .
Le problème est le risque de limitation de l’inversion qui varie en fonction des techniques et qui est aujourd’hui moins fréquent du fait d’un réglage moins tendu du transplant et du
fait de l’utilisation d’une orthèse stabilisatrice en post-opératoire plutôt qu’un plâtre.
Les techniques s’adaptent aux différents faisceaux touchés : la technique de Watson-Jones remplace essentiellement le faisceau antérieur , la technique de Christman-Snook le faisceau moyen et la technique de Castaing, les 2 faisceaux.
La période post-opératoire se partage en 3 phases
- l’immobilisation se fera avec une orthèse stabilisatrice après 2-3 jours de plâtre fendu en post-opératoire immédiat. L’orthèse sera portée jour et nuit 3 semaines, puis pour la marche 3 semaines. L’appui sera autorisé à 15 jours s’il n’est pas douloureux ( attention aux lésions ostéochondrales du dôme talien passées inaperçues).
- La rééducation débutera à 6 semaines , une fois le ligament cicatrisé et s’orientera dans un premier temps sur la récupération des mobilités articulaires et le renforcement musculaire avant d’envisager le travail proprioceptif.
- La reprise des activités sportives vers 3-4 mois pourra nécessiter un strapping ou une orthèse Airsport.
Les douleurs chroniques
La principale complication après traitement de l’instabilité sont les douleurs résiduelles dont les origines sont très variées .
Di Giovanni montre dans une étude récente qui consistait à explorer l’articulation de la cheville et la gaine des péroniers au cours du traitement chirurgical d’une instabilité , les différentes lésions associées et leur fréquence :
- ténosynovite des péroniers (77%) ,
- conflit antéro-latéral (67%) ,
- subluxation des péroniers (54%),
- synovite de la cheville (49%),
- corps étranger articulaire (26%) ,
- déchirure des péroniers (25%) ,
- lésions ostéochondrales (23%) ,
- lésions des ligaments tibio-péroniers inférieurs ( 11%) ,
- lésions ligamentaires internes (5%).
Parmi ces lésions , les lésions ostéochondrales du dôme astragalien (LODA) sont de diagnostic difficile et grèvent le pronostic.
Parfois visibles à la radiographie standart , le diagnostic est le plus souvent porté sur l’arthroscanner. En fonction de la lésion , un traitement chirurgical soit conventionnel , soit arthroscopique sera entrepris : excision de la lésion suivi d’un curetage et de micro-perforation de Pridie pour les petites lésions , fixation d’un fragment par une vis si la taille le permet ou comblement par des greffes ostéocartilagineuses , technique plus récente et encore expérimentale.
Ces chirugies s’accompagnent obligatoirement d’une période de non appui de 6 semaines. La rééducation à type de mobilisation et rodage articulaire sera par contre débutée précocément. Le pronostic reste malgré tout réservé avec dans l’étude de Besse une reprise du sport à 7,7 mois en moyenne au même niveau dans 57 % des cas uniquement.
Le conflit fibreux antéro-externe de la cheville , décrit par Chauveaux , comporte des origines diverses : cicatrices fibreuses hypertrophiques , réaction synoviale chronique.
Cliniquement , il se traduit par une douleur prémalléolaire externe à l’effort , en dorsi-flexion ou inversion de cheville, en attitude accroupie unipodale .Il s’accompagne parfois d’un œdème de la gouttière talo-fibulaire , d’une raideur ou d’une sensation de claquement.
Le diagnostic se fait essentiellement à l’arthroscanner. Le traitement consiste en un nettoyage du paquet synovial. La rééducation articulaire et proprioceptive débute au 10ème jour.
Parmi les lésions douloureuses des tendons fibulaires, il faut connaître les fissurations des tendons qui devront être réparées chirurgicalement après avoir fait le diagnostic à l’IRM et les fractures de l’os péronéum ,os surnuméraire sur le trajet du long péronier latéral qui peut se fracturer au niveau de l’angulation de la gouttière du cuboide. Si le diagnostic n’est pas fait , il s’en suit une pseudarthrose qui sera traitée par ablation chirurgicale du fragment osseux.

Les laxités non tibio-tarsiennes
Devant une instabilité de cheville, il faut toujours tester les articulations sous-taliennes et médio-tarsiennes qui peuvent aussi présenter une laxité qui devra être prise en compte lors de la ligamentoplastie de cheville sous peine d’échec.
L’instabilité sous-talienne se traduit par une douleur du sinus du tarse avec une mobilité anormale de la sous-talienne ( examen en décubitus ventral). Comme aucun examen en stress ne permet de visualiser cette laxité ,seuls l’IRM ou le scanner permettent de trouver des signes indirects de lésions des ligaments du sinus du tarse.
Devant l’échec du traitement médical par rééducation et infiltration du sinus du tarse , la ligamentoplastie sera envisagée soit fixant la tibio-tarsienne et la sous-talienne ( technique de Vidal à l’hémi-court péronier latéral par exemple) ,soit spécifiques de la sous-talienne :
- capsulorraphie en paletôt du sinus du tarse avec une transposition du pédieux sur le faisceau antérieur du ligament latéral externe ( Moyen) ,
- reconstitution du ligament cervical talo-calcanéen par le 3ème péronier (Mabit) ou un hémi-court péronier latéral ( Pisani).
L’instabilité médio-tarsienne est rare et donc moins connue. En dehors du baillement clinique du Chopart, elle peut être visualisée par des clichés en stress au niveau de cet interligne.
Le traitement sera soit médical par un maintien par un strapping ou une chevillière qui prend le médio-pied soit sera chirurgical et seule l’arthrodèse du Chopart peut être actuellement envisagée.
Les instabilités non liées à la laxité
Enfin , il faut savoir rechercher et traiter des conditions qui favorisent les entorses de cheville à répétition parfois associées à une laxité vraie et qui devront faire l’objet d’un traitement spécifique.
Le déficit des péroniers latéraux peut être lié soit à un défaut de proprioception avec une contracture des péroniers latéraux et un syndrome du sinus du tarse, soit une pathologie neurologique qui sera diagnostiquée à l’électromyogramme.
Le syndrome du sinus du tarse pourra être visualisé à l’IRM ou au scanner . Le traitement est principalement médical avec les infiltrations suivies d’une rééducation proprioceptive mais parfois il faut avoir recours au nettoyage chirurgical du sinus du tarse voire à l’arthrodèse sous-talienne.
Les atteintes neurologiques des péroniers latéraux pourront bénéficier soit d’une orthèse type releveur , soit d’un geste chirurgical spécifique : transfert d’un hémi-tibial antérieur sur le court péronier latéral, une ostéotomie de translation du calcanéum associée à des relèvements des métatarsiens , arthrodèse sous-talienne et médio-tarsienne.
Les désaxations de l’arrière-pied qui favorisent les entorses sont essentiellement les varus. Il peut s’agir d’un pied creux varus , d’un pied varus équin neurologique voire même d’un genu varum. Dans ces cas, une ostéotomie de réaxation du calcanéum ou du tibia redonnera une stabilité au membre inférieur.
Le talus est plus large en avant qu’en arrière permettant la stabilisation en flexion dorsale de cheville. Aussi, le défaut de flexion dorsale de cheville favorise l’instabilité.
Il est lié soit à une rétraction du tendon d’achille, soit à une butée antérieure de la marge tibiale ( impingement exostosis) souvent retrouvée chez les footballeurs.
En ce qui concerne la rétraction du tendon d’achille , il faut distinguer la rétraction du tendon lui-même de la rétraction des gastrocnémiens au niveau du creux poplité , dans ce dernier cas le défaut de flexion dorsale de cheville se corrigeant en flexion du genou. On propose alors soit une rééducation à type d’étirement du tendon d’achille , soit une chirurgie d’allongement du tendon d’achille ou de désinsertion des fibres blanches des gastrocnémiens.
La chirurgie de résection de la butée antérieure de la marge du tibia qui peut être faite par voie arthroscopique, apporte plus une cédation de la douleur de la face antérieure de la cheville qu’une récupération de la mobilité en flexion dorsale.
L’instabilité dynamique de cheville est obtenue par un avant-pied pronatus ou un hyperappui sur une tête métatarsienne. Le déroulement normal du pas se fait d’une position en varus du talon vers le bord externe du pied puis vers l’hallux par un mouvement de pronation .
Il arrive parfois que l’avant-pied fasse un mouvement de supination ce qui favorise le déséquilibre latéral. La semelle orthopédique avec un coin pronateur antérieur peut compenser ce défaut voire une décharge d’un hyperappui sous une tête métatarsienne. Une ostéotomie de relèvement d’un ou plusieurs métatarsiens peut aussi rééquilibrer l’avant-pied.
L’arthrose de cheville
La conséquence à long terme de ces instabilité est l’arthrose varisante. Son traitement est essentiellement chirurgical mais si pendant longtemps la seule solution était l’arthrodèse de cheville , aujourd’hui il est possible de conserver une partie de mobilité grâce aux prothèses de cheville . On associera parfois une ostéotomie de réaxation ou une ligamentoplastie à la prothèse de la cheville pour éviter des contraintes anormales, sources de descellement précoce.
En conclusion, l’entorse de cheville reste une pathologie fréquente dont le traitement principal est fonctionnel par une orthèse amovible à condition de s’assurer de l’absence de lésions associées et de maintenir le traitement au moins 1 mois. Si l’instabilité chronique est la complication la plus connue , son traitement est bien codifié et donne de bons résultats. Par contre , les douleurs chroniques sont aussi fréquentes avec des diagnostics et des traitements plus difficiles. L’arthroscanner permet l’évaluation la plus performante à ce niveau en montrant l’état du cartilage car il ne faut pas oublier que ces séquelles des entorses de cheville peuvent aboutir à une arthrose à plus ou moins long terme.
